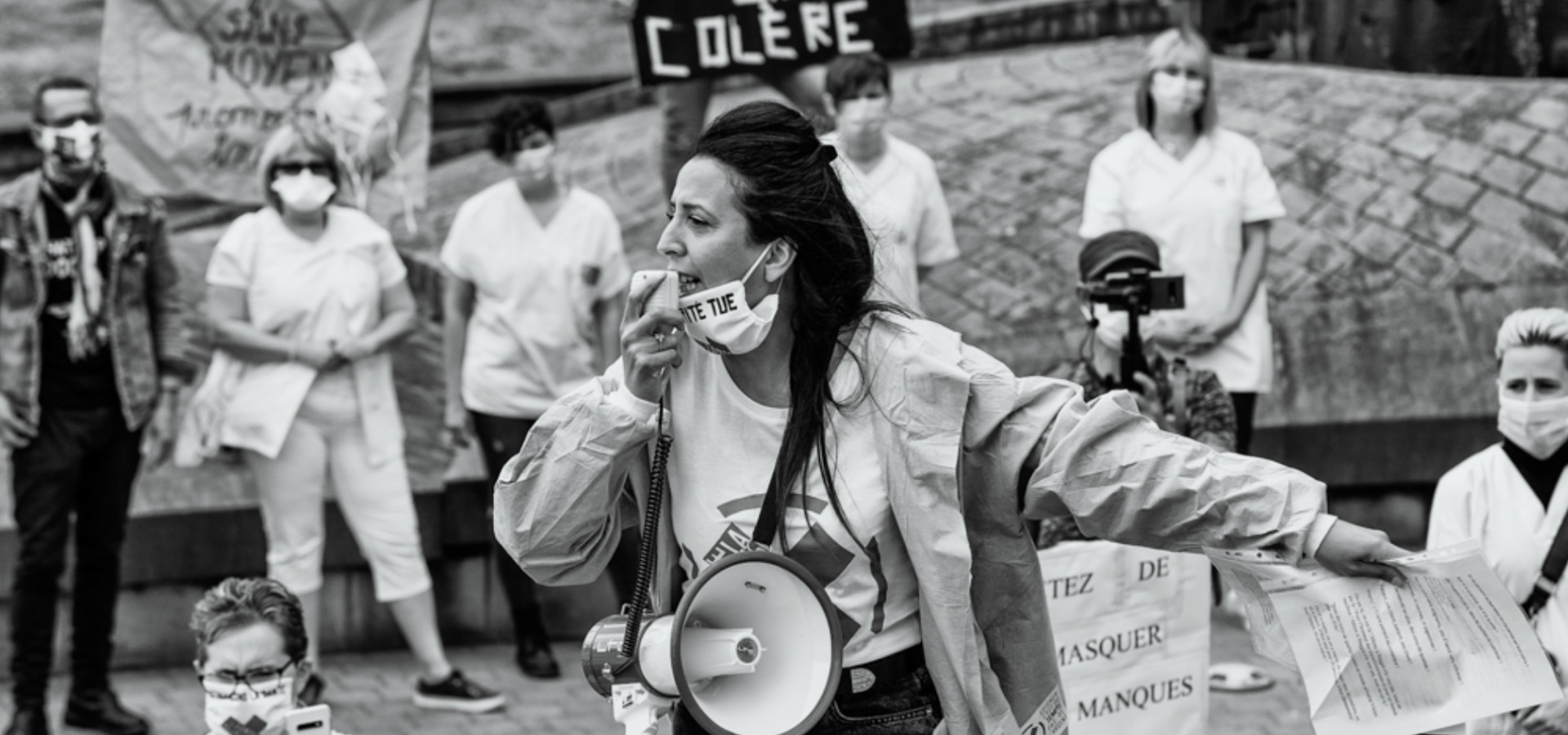Entretien inédit | Ballast
Le collectif La santé en lutte s’est créé en juin 2019, à Bruxelles, au départ d’un mouvement de grève débuté à l’hôpital Brugmann et qui s’est étendu dans le reste des hôpitaux publics de la ville. Lors de sa première AG, 20 revendications ont été votées en deux heures — elles feront l’objet d’un travail d’approfondissement. Aujourd’hui, le collectif est actif dans plusieurs villes : Bruxelles, Liège, Charleroi, Namur. Il appelle à une « grande manifestation pour la santé« dans la capitale belge, ce dimanche 13 septembre, pour dénoncer le sous-financement de la santé et exiger l’arrêt de la marchandisation des soins de santé. Il y a quelques jours encore, le bourgmestre « socialiste » de Bruxelles, Philippe Close, refusait de l’autoriser — la réaction du collectif a été immédiate : elle aura bien lieu, renforcée par la présence de nombreux acteurs du soin, du social, du monde militant et syndical. Nous rencontrons deux membres de la coordination nationale : Alice, infirmière ayant travaillé 13 ans en milieu hospitalier, et Leila, ergothérapeute forte de 20 ans de pratique en ambulatoire.

Alice : À La santé en lutte, nous prenons en compte l’ensemble du secteur de la santé, pas uniquement les hôpitaux. Pour faire fonctionner une institution de soin, on pense d’abord aux soignants, mais ils et elles ne peuvent donner des soins de qualité sans le personnel des services logistique, technique, d’entretien, de lingerie, de cuisine, de brancardage ou de l’administration. Faire de la logistique ou du nettoyage dans un hôpital n’est pas anodin : c’est aussi du social, du personnel en contact avec le patient ou sa famille — un contact qui peut avoir un effet calmant par sa simple présence, par une discussion. C’est arrivé souvent qu’une collègue du service d’entretien m’ouvre l’œil sur la demande d’un patient, ou sur un danger imminent.
Un peu partout en Europe, cette pandémie a révélé l’état de décomposition des services de santé publics…
« Les équipes médicales se sont vraiment battues, mais la logique structurelle managériale néolibérale est la règle générale, avec des administrateurs qui n’ont jamais touché un patient de leur vie. »
Alice : Pendant la crise, je travaillais en soins intensifs dans une unité dédiée au Covid-19. Dans mon service, c’était un masque par pause, soit pour 8 heures au lieu des 4 indiquées. On devait garder 24 heures les blouses que l’on met normalement en entrant dans une chambre puis que l’on jette, et se la partager entre trois soignants sur trois pauses consécutives, et on allait d’un patient à l’autre. On n’est pas allé jusqu’à devoir mettre des sacs poubelles, mais on a eu des sur-blouses cousues bénévolement par je ne sais qui… Les équipes médicales se sont vraiment battues, mais la logique structurelle managériale néolibérale est la règle générale, avec des administrateurs qui n’ont jamais touché un patient de leur vie. Même quand un soignant prend une fonction de chef, il ou elle finit par oublier tout ce qu’exige, en termes de conditions de travail, un acte de soin de qualité — mais, au moins, on peut se dire qu’il en a eu l’expérience, qu’on peut lui rappeler. Je ne vois pas ce qu’on peut avoir à faire dans une gestion hospitalière si on ne sait pas ce qu’est le soin.
Une camarade de La santé en lutte, qui travaille en maison de repos, nous racontait la chose suivante : sa direction, attentive et prévoyante, avait très vite prévu une distribution de masques aux équipes. Mais ils étaient tenus sous clés, à la demande des pouvoirs subsidiants régionaux — c’était une directive. C’était une gestion des manquements. En 2017, la ministre de la Santé publique Maggie de Block a signé une coupe budgétaire de plus de 900 millions d’euros : l’état de délabrement actuel des soins de santé a été concrètement préparé. Il est maintenant question d’une avance et d’un fond Blouses blanches, mais, in fine, ils ne rétablissent même pas ce qu’ils ont enlevé. Regardons la durée d’hospitalisation : avant, on pouvait garder un ou deux jours de plus un patient qui ne se sentait pas prêt à sortir de l’hôpital, à rentrer chez lui (quand il a un toit) car il a des escaliers à la maison, qu’il est très angoissé… Aujourd’hui, non. Mais ça va plus loin, et je le vois en 13 ans de carrière : pour une même pathologie, la durée d’hospitalisation n’est plus la même. Prenons la chirurgie cardiovasculaire, où j’ai également travaillé : après un pontage, soit une opération « à cœur ouvert », il y avait 10 jours d’hospitalisation (en plus des quelques jours en soins intensifs) ; c’est passé à 7 jours. Ça veut dire qu’en flux tendu on n’a à l’hôpital que des patients « plus lourds », une intensification de la charge de travail, et qu’il n’y a pas eu de changement dans le ratio du nombre de patients par soignant. Autrement dit : il n’y a pas plus de soignants embauchés pour un travail plus intense sur une durée plus courte. Il faut aussi poser le contexte global : il y a un net vieillissement de la population, donc de la patientèle, qui est poly-pathologique. La technicisation de la médecine — qui est par ailleurs une très bonne chose — exige de passer beaucoup de temps sur des machines (pour se former et les utiliser), et donc moins de temps avec les patients. Concrètement, si tu as un ou une infirmière qui doit passer beaucoup plus de temps sur la machine, il n’y a pas eu d’embauche pour qu’un ou une autre reste près du patient.
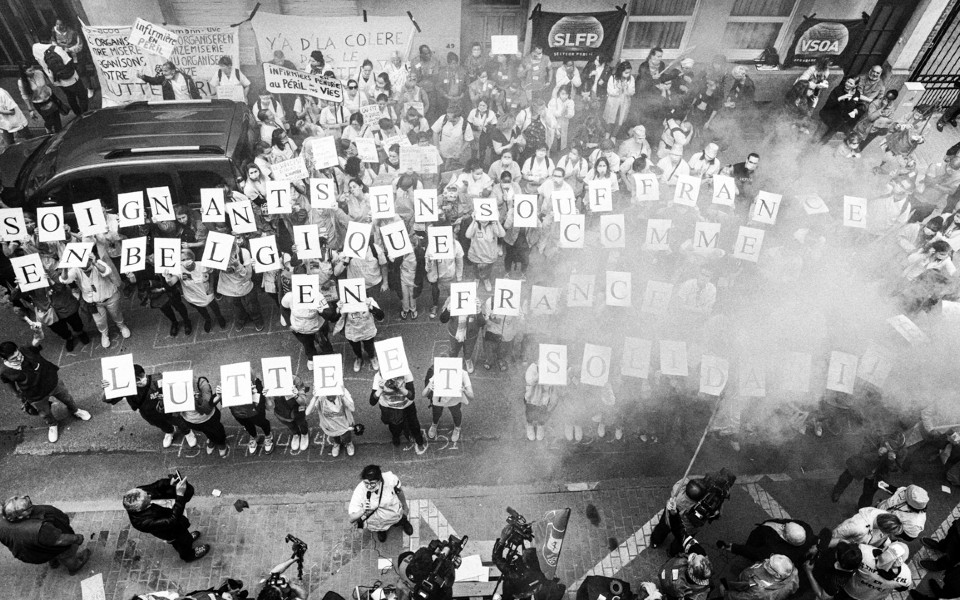
[Dominique Botte et Jérôme Peraya, pour le collectif Krasnyi]
Leila : Je travaille dans l’ambulatoire. Il y a une assignation toujours plus rigoureuse par rapport à un contenu de travail, prescrit, mais en travail réel, c’est l’explosion : je fais du nettoyage, du secrétariat, de la logistique. Cette semaine, j’ai peint un bureau avec une collègue car on n’en pouvait plus d’attendre le service travaux alors qu’il y avait des coulées de moisi — il n’était plus possible de recevoir des gens dans ces conditions. Il y a un paradoxe : on peut penser que c’est une résistance de type « On ne vous attend pas, on fait ce qu’il faut », mais on prend en charge un travail qu’on ne devrait pas faire. On nous a parlé d’une victoire syndicale lorsqu’on a gagné les mêmes droits que dans les hôpitaux1 : à partir de 45 ans, on peut bénéficier d’un congé supplémentaire nommé « dispense de prestation ». Ça veut dire qu’avec le même salaire, on a entre 96 et 288 heures de congés supplémentaire annuel, mais avec une embauche compensatoire à laquelle toute l’équipe a droit, sauf les secrétaires. On a un secrétariat dont le nombre d’heures prestées a été diminué, mais qui doit assurer la même charge de travail : il s’est intensifié et est vite devenu intenable. Ces professionnels ne peuvent plus gérer cette charge, donc les thérapeutes commencent à rédiger leurs rapports. Il ne sera pas étonnant que, d’ici quelque temps, on nous dise qu’il n’y a pas besoin de secrétaire dans les services.
« Une destruction méthodique des soins de santé s’est opérée sur le plan économique et financier, mais il y en a une autre, concomitante et plus
subtile, qui s’attaque au droit d’accès aux soins. »
Pendant la crise, il y a eu une suspension des soins considérés comme non-urgents. Beaucoup de personnes se sont retrouvées sans soins ; certains services, par exemple kinésithérapeute ou ergothérapeute, ont été fermés dans certains hôpitaux. Il faut parler de ces statuts de faux indépendants qui sont extrêmement nombreux à l’hôpital comme en extra-hospitalier — en particulier dans les professions paramédicales, où ils deviennent majoritaires : il s’agit de soignants engagés comme libéraux mais qui, en réalité, ne travaillent que pour un seul hôpital ou un centre (ils n’ont qu’un seul client — l’hôpital, le service —, qui est donc un employeur). Ils doivent suivre les règles et les règlements du service, respecter des horaires indiqués par une hiérarchie : en somme, les contraintes d’un travail salarié sans le statut et la protection qui va avec. D’ailleurs, l’État, sans doute pour ne pas voir gronder la colère d’une masse de travailleurs et de travailleuses, a, pendant la crise, débloqué temporairement une allocation chômage (à laquelle un indépendant n’a pas droit), mais qui ne s’appelait évidemment pas ainsi : un « droit passerelle ». Une appellation élégante pour éviter absolument de parler de chômage. Sans cette allocation versée à toute une série de soignants dont les services ont fermé, les laissant du jour au lendemain sans revenus, l’État aurait pu craindre un mouvement de contestation dénonçant ces statuts de faux-indépendants, pourtant illégaux. On a là toute la chaîne d’un mécanisme hypocrite.
Dans vos communiqués, vous montrez en quoi la destruction du service public de santé ne date pas d’aujourd’hui. Comment s’opère concrètement la marchandisation des soins de santé ?
Leila : Il y a eu une destruction méthodique des soins de santé sur le plan économique et financier, mais il y en a une autre, concomitante et plus « subtile », qui s’attaque au droit d’accès aux soins. Concernant le financement en Belgique, le taux effectif de cotisation sociale — pour l’ensemble de la sécurité sociale — est passé de 40 % dans les années 1970 à 25 % aujourd’hui. C’est toute la série de cadeaux de cotisations sociales octroyés au patronat, au prétexte de maintien de l’emploi — ce qui n’a d’ailleurs jamais fait l’objet de la moindre vérification. C’est une attaque structurelle massive. À l’intérieur de la sécurité sociale, côté « soins de santé », il y a eu aussi plusieurs attaques, notamment la tarification à l’acte — qui existe aussi en France. Ça a amené à établir des protocoles et des suivis qui permettent de facturer un maximum, modifiant littéralement la nature et la logique du soin. On ne fait évidemment pas la même chose si la logique qui prime est celle de la finalité du soin ou de l’optimisation de la tarification.
Alice : Ce qui rentabilise un hôpital, ce sont certains actes médicaux techniques. On peut voir des prescriptions d’examens qui ne sont pas forcément nécessaires : la personne aurait eu besoin d’autre chose, l’évaluation clinique du soignant passant derrière le rôle de la tarification.

[Dominique Botte et Jérôme Peraya, pour le collectif Krasnyi]
Leila : Dans mon service, ça produit par exemple ce type d’effets : en tant qu’ergothérapeute, j’ai besoin de 2 h 30 de travail pour évaluer des conditions environnementales et réfléchir aux nouveaux aménagements à mettre en place au domicile de mes patients. Ou bien pour faire des déplacements extérieurs avec une personne qui a des difficultés de mobilité. Or seules 2 heures sont facturables, au maximum. Je vais donc être invitée à ne plus trop faire ce type d’acte technique, pour ne pas « perdre » cette demi-heure de travail non facturable par le service, pour ne pas le mettre à mal. Ça va modifier ma propre façon de fonctionner. Il faut aussi mentionner la VIe Réforme de l’État, en 2012 et 2014, qui a opéré des basculements de pans entiers de la sécurité sociale : des moyens ont été transférés d’un niveau fédéral à un niveau régional, faisant passer des secteurs de soins de santé d’une gestion nationale à une gestion régionale. Les maisons de repos, la psychiatrie, les centres de rééducation, les maisons médicales, etc. Ça produit deux effets : les parts des sommes allouées qui vont être dépensées dans la gestion administrative augmentent (aux frais de gestion administrative fédérale s’ajoutent les frais régionaux) et les organes décisionnaires ne sont plus les mêmes. Au niveau fédéral, l’INAMI2 a une gestion tri-partite : l’État, les organisations syndicales et les organisations patronales décident de l’orientation des budgets. Quand on bascule tout au niveau régional, la gestion n’est plus tri-partite mais multi-partite, ce qui fait que la part de prise de décision qui revient aux salariés est réduite à un état absolument minoritaire.
« On voit également des conditions d’accès considérablement complexifiées, des remboursements de soins, médicaments, appareillages, qui ont sauté, etc. »
Si on parle de l’accès au droit, c’est quelque chose d’assez étalé dans le temps : on ne perçoit pas de moment de bascule significatif. En 20 ans de carrière, j’ai vu toute une série de patients qui avaient accès à mon centre et qui l’ont perdu. Prenons l’exemple des enfants souffrant de pathologies « dys » (dyspraxie, etc.) : ils pouvaient bénéficier d’une prise en charge pluridisciplinaire. Puis un plafond des enfants ayant des « dys » a été défini : au-delà, les familles ne peuvent plus solliciter ce service subsidié à 100 % ; elles vont devoir se retourner vers les thérapeutes privés, quand elles en ont les moyens évidemment. On voit également des conditions d’accès considérablement complexifiées, des remboursements de soins, médicaments, appareillages, qui ont sauté, etc. C’est un cumul de mesures qui, séparément, pourraient avoir l’air de rien, mais qui au goutte à goutte produisent une sacré hémorragie. Les protocoles de soin sont devenus de plus en plus rigoureux, nous écartant d’une pratique clinique adaptée. Le protocole indique qu’il faut faire tel ou tel acte technique, jusqu’où il faut agir et comment. Si on veut s’en écarter, ça va être très compliqué et il faudra a minima s’en justifier — exigeant autant de temps administratif en plus. À moins d’un pic de tension ou de fièvre soudain, le jour prévu de sortie sera maintenu et on n’évaluera pas s’il est « globalement » prêt à rentrer. Les soignants n’ont plus ce degré de liberté d’appréciation, qui fait partie intégrante du soin.
Alice : Cette logique de « libérer des chambres », ça fait des morts. Je le vois en soins intensifs : s’il faut de la place, on transfère parfois des patients dont l’état est un peu limite, qui souvent vont revenir dans les jours qui suivent notamment parce que le service banalisé3 n’aura pas pu faire le nécessaire.. quand ils ne meurent pas. La médecine n’est pas une science exacte, si on n’a plus les moyens de prendre des précautions des drames se produisent. Et justement, on ne peut plus dire « je ne sais pas trop, par précaution il faudrait le garder encore un jour ou deux ». Et a contrario, pour qu’il n’y ait pas de lit inoccupé, on va garder des patients plus longtemps qu’il ne faut. C’est bien la logique de la facturation qui prime sur celle du soin. Le discours avancé est qu’une sortie de l’hôpital est bénéfique aux personnes, par exemple pour réduire des risques d’infections, que « la santé ce n’est pas forcément l’hôpital » et que des services post-hospitalisation, en ambulatoire comme en résidentiel, peuvent très bien prendre le relais. Encore faudrait-il qu’en hospitalier on puisse faire du travail de qualité, et que les services extra-hospitaliers existent et qu’ils soient correctement financés.

[Dominique Botte et Jérôme Peraya, pour le collectif Krasnyi]
Leila : Sortir de l’hospitalier pour l’ambulatoire, sans mettre les moyens pour que l’ambulatoire soit efficient, ce n’est ni plus ni moins qu’une économie qui ne dit pas son nom et qui se drape de beaux prétextes. On l’a bien vu avec la réforme de la santé mentale : on a utilisé le prétexte — tout à fait noble — de désinstitutionnalisation de la psychiatrie. Des lits ont été gelés, le nombre d’équivalents temps plein « libérés » étaient éparpillés sur une province entière pour mettre en place des unités mobiles. Concrètement, on a des soignants qui font face à de très grosses pressions, qui doivent gérer des personnes en crise, seul ou à deux. Là où, avant, ça pouvait se faire dans le service hospitalier qui réunit bien plus de moyens. Surtout, un très grand nombre des personnes souffrant de troubles psychiatriques sévères se retrouvent tout simplement à la rue, en train de mendier. Ça génère une forme de marchandisation cachée : l’extra-hospitalier est souvent mis en place par une sous-traitance en cascade, on ne peut pas le taire. Avec la complicité du ministre de la santé Maggie de Block, des protocoles mais surtout des réseaux et circuits de soins sont établis, derrière le marché de la facturation à l’acte. Dans le monde des services de santé subsidiés, il y a eu de plus en plus d’appels d’offres de marché public pour la logistique, les repas, etc. L’hôpital, c’est un peu comme un chantier dans le bâtiment, où une cascade d’entreprises intervient, en concurrence. Le collectif des travailleurs est brisé aussi par cette manière. C’est central dans La santé en lutte où l’on essaie de faire sauter ces barrières, où l’on refuse de fonctionner en suivant une grille de lecture soit corporatiste soit interne à l’entreprise.
« Sortir de l’hospitalier pour l’ambulatoire, sans mettre les moyens pour que l’ambulatoire soit efficient, ce n’est ni plus ni moins qu’une économie qui ne dit pas son nom. »
Alice : J’ai vu en effet des collègues se former à des spécialités utiles à l’hôpital — comme à la stérilisation — perdre ensuite leur emploi dans le processus d’externalisation. Les bénéfices de ces externalisations et sous-traitance ne vont pas à l’hôpital. Et surtout, ce n’est pas du tout pratique au quotidien.
Le collectif Inter Urgences en France avance qu’il faut une cogestion de l’hôpital. Qui décide et qui est à même de décider de l’organisation des services de santé ?
Alice : On est en lien avec le collectif Inter Urgences de France, qu’on a invité ici lors d’une soirée d’échanges que l’on avait organisée en octobre dernier. La situation en France est différente, bien pire d’ailleurs qu’en Belgique. On partage une conception d’une gestion plus horizontale de l’hôpital.
Leila : On a aussi été en contact par rapport à la mise sur pied de notre participation à une plainte collective contre la gestion de cette crises sanitaire, covidplainte.be, à l’instar de l’initiative plaintecovid.fr à laquelle participe le collectif Inter Urgences. On a voulu s’assurer d’une cohérence entre leur action et la nôtre, on compte bien maintenir ces contacts et les étendre au niveau européen. Dans les 20 revendications validées par La santé en lutte, il y en a une qui dépasse la question de la gestion de l’hôpital : la politique de la santé doit impérativement inclure les producteurs de soins de santé — les soignants, certes, mais pas uniquement : les gens qui travaillent à la logistique sont aussi des producteurs de santé — et les usagers de santé. Si seuls les producteurs de santé décident, on est un peu juge et partie. Si les usagers participent aussi aux décisions, on est obligés de tenir compte des intérêts de chacun pour faire émerger un intérêt commun.

[Dominique Botte et Jérôme Peraya, pour le collectif Krasnyi]
Suite à la gestion de la pandémie, une crise financière va frapper tous les hôpitaux publics. L’argent débloqué par les États européens — ici, la Belgique — apportera-t-il une réelle solution ?
Alice : Les hôpitaux ont de l’argent via l’INAMI, via les actes techniques remboursés. Pendant la crise, toute une série d’actes n’ont pas eu lieu, ont été annulés : des radios, des endoscopies, etc. Et donc une chute libre dans les entrées d’argent. Au contraire, on avait surtout des malades chroniques, des hospitalisations longues, qui sont les soins qui amènent le moins de financement. Et le gouvernement a proposé une avance d’argent, d’un milliard d’euros, mais on parle bien d’une avance à rembourser. Fin 2019, suite aux mouvements de contestation des soignants (grèves dans les hôpitaux bruxellois et mardis des blouses blanches), il y a eu la création du fond des Blouses blanches qui correspond à 400 millions d’euros par an : il vise notamment des embauches de soignants, mais, rapporté à l’ensemble du territoire national et des hôpitaux, c’est ridicule. Il faut être attentif au discours qui parle de pénurie de soignants : soit elle est organisée par l’État — on pense notamment aux quotas d’étudiants en médecine, qui ne répond qu’aux intérêts d’une médecine libérale qui va défendre son pré carré, sa marge bénéficiaire, on ne saurait le nommer autrement —, soit elle est fausse. Le nombre d’infirmières diplômées, par exemple, est élevé. Mais la durée de carrière d’une infirmière en hôpital est de 7 à 10 ans, un tiers de carrière normale ! C’est intenable plus longtemps, au vu des conditions de travail. Je parle du travail en lui-même (travail physique, intellectuel et émotionnel) mais aussi de son organisation : les nuits d’affilées, le travail un week-end sur deux, les changements de pause continuels, etc., il faut tenir ça dans la durée, c’est épuisant. Soit les gens changent de travail au bout d’un certain temps, soit ils réduisent leur temps de travail. Pendant la crise Covid-19, on a vu un nombre important d’anciennes collègues, d’anciennes infirmières, qui sont venues prêter main forte. Et ce sont des personnes qui ont 10 ans d’expérience — ça se perd, alors que c’est précieux.
« Le gouvernement a proposé une avance d’argent, d’un milliard d’euros, mais on parle bien d’une avance à rembourser. »
Leila : Un des éléments-clés que La santé en lutte citait pendant la crise : en Belgique nous sommes passés d’un taux de plus de neuf lits par 1 000 habitants à six. Cette chute s’est faite en plusieurs étapes, la dernière remonte à quatre ans, quand des milliers de lits d’hôpital ont fermé en Belgique. C’était déjà Sophie Wilmès4 qui était aux commandes : après avoir dirigé les coupes budgétaires et les attaques des services de santé, qu’elle a signé de ses propres mains, elle vient jouer la grande sauveuse.
Alice : En plus du fond Blouses blanches, il y a aussi une promesse de 600 millions d’euros pour de la revalorisation salariale. Il faut ici parler de l’IFIC.
Leila : Oui ! Il s’agit d’une autre attaque, gravissime. Les soins de santé ont fait l’objet d’une première expérimentation, qui s’appelle la classification de fonctions (IFIC). Il s’agit d’une modification de la grille de lecture de la progression salariale. Jusqu’à maintenant, elle était basée sur l’ancienneté de la personne salariée, avec des petits sauts toutes les X années. Dans cette première logique, le salaire est établi en fonction d’un poste de travail, lui-même attribué sur base d’un métier, d’une qualification, d’une certification de diplôme. Depuis cette expérimentation, c’est en terme de fonctions que la grille évolue, et on peut attribuer trois fonctions à un même professionnel. Mon exemple : je suis ergothérapeute, mais pendant un temps je peux dédier une partie de mon temps de travail à la rédaction de rapport (fonction secrétariat). Mon employeur peut décider de qualifier ma fonction principale à ergothérapeute, à 70 %, puis à secrétaire à 20 %, et comme je peux être amenée à faire du ménage parce que l’agent d’entretien n’a pas la possibilité de faire tout ce qui est nécessaire (du fait pour lui aussi des conditions de travail et moyens mis à disposition), on peut décider qu’à 10 % de mon temps de travail, je fais de l’entretien. Attribuer trois fonctions différentes à un même salarié, c’est faire intervenir des échelles barémiques différentes selon la fonction. C’est l’employeur qui décide de la proportion des fonctions pour chaque employé, et si ce dernier n’est pas d’accord il doit introduire un recours, interne, qui n’a pas valeur obligatoire et que donc l’employeur peut refuser. C’est une mainmise sur les grilles de salaires qui, partant d’une gestion paritaire, vient de filer dans les mains du patronat. Le plus douloureux, c’est la violation flagrante sur le plan syndical. Normalement, toute décision est élaborée et prise au sein de la commission paritaire, qui peut établir toute la législation sociale d’un secteur. Toute discussion en commission paritaire se veut transparente, des procès-verbaux accessibles sont établis. Ici, une association sans but lucratif a été créée, réunissant représentants syndicaux et patronat, où l’outil IFIC a été élaboré. Nous n’avons aucune trace des échanges. La commission paritaire a uniquement fait office de chambre d’enregistrement. C’est pour moi très grave, et c’est un rapt sur le plan de la démocratie syndicale. C’est une expérimentation qui vaut pour les soins de santé à l’hôpital, la prochaine étape sera sans doute en ambulatoire, pour d’autres secteurs que la santé puis pour l’entièreté du marché de l’emploi.

[Dominique Botte et Jérôme Peraya, pour le collectif Krasnyi]
Alice : Nous qui travaillions déjà, on avait le choix de basculer sur cette grille ou non, et les syndicats nous l’ont déconseillé. Elle est imposée à toute personne qui signe un nouveau contrat de travail dans la commission paritaire des soins de santé hospitaliers. Les personnes déjà en poste lors de la signature de la convention collective ont dû signer un avenant à leur contrat pour choisir entre l’ancienne et la nouvelle grille salariale. L’arnaque de la grille salariale IFIC, c’est de paraître alléchante au début de la carrière (les salaires des premières années sont plus élevés que leur équivalent sur l’ancienne grille salariale), mais son évolution est faible — elle devient très vite moins avantageuse. Cette modification n’aurait pas pu s’imposer aux salariés déjà en poste du fait du principe de standstill5 garanti par l’article 23 de la Constitution.
Il faut réussir à être attentifs à un ensemble de choses rendues toujours moins lisibles…
« On ne saisit ni ce qu’il se passe, ni ce contre quoi on doit lutter. On se sent dépossédé de choses extrêmement importantes, qui nous concernent directement. »
Alice : Ça me fait penser à nos fiches de paie, qui deviennent toujours plus illisibles. Il faudrait se former pour savoir les lire, maintenant. On a besoin des uns et des autres pour y voir plus clair — le collectif La santé en lutte vise également ça. On ne saisit ni ce qu’il se passe, ni ce contre quoi on doit lutter. On se sent dépossédé de choses extrêmement importantes, qui nous concernent directement. Encore un exemple : dans l’hôpital où je travaille, il y a une accréditation Canada — une équipe de canadiens qui vient inspecter l’hôpital et décider s’il faut améliorer certaines choses. Pourquoi ne demande-t-on pas aux travailleurs et aux travailleuses sur le terrain ? Ne sommes-nous pas à même de dire ce qui nous manque, ce qu’il faudrait améliorer, maintenir ou changer ? On ne nous concerte même pas, c’est vraiment insultant.
Leila : C’est de l’agnotologie, de la fabrication de l’ignorance. C’est la mise en œuvre d’une dépossession complète de nos savoirs. Quant à ces accréditations, elles fonctionnent comme des agences de notation — elles n’ont pas d’autre but que de créer une forme de benchmarking au niveau hospitalier. Ce sont les outils du management qui sont déployés dans toute leur violence. C’est aussi une façon de nous faire perdre la main sur l’organisation et le fonctionnement des soins de santé.
Vous avez lancé un appel à une grande manifestation pour la santé le 13 septembre, qui sera rejoint par un bloc travail social et un bloc logement, notamment. Le mouvement s’étend ?
Alice : On avait initialement lancé cet appel à manifester pour le 29 mars : on est aux premières loges, on sait ce qu’il se passe à l’hôpital et dans le secteur de la santé depuis longtemps. On le dénonce. La crise Covid-19 a mis les projecteurs sur nous, tant sur ce qu’il se passe dans la santé que sur nos revendications. Nous ne sommes pas les seuls : le secteur du social, pour ne citer que celui-là, est lui aussi lourdement attaqué. Tout est lié : de quelle santé on parle si on n’a pas de logement ?
Leila : Ces dernières semaines, on a eu la joie de voir notre appel à manifester être rejoint par plusieurs organisations. Après le Gang des Vieux en Colère, le Collecti.e.f 8 maars et le collectif Travail Social en Lutte, il y a eu un bloc logement, féministe, puis aujourd’hui un bloc queer, un bloc pompiers, un bloc climat, un bloc syndical… On partage toutes et tous la conviction que la santé n’est pas hors-sol : elle est en corrélation étroite avec les conditions de vie, les conditions environnementales. Elle est le problème de chacun d’entre nous. Il est évident que la politique de logement a des impacts sur la santé publique : s’ils sont manquants, inadaptés, insalubres. De même pour la politique au niveau social — à partir du moment où on génère des situations où des gens se retrouvent dans une telle précarité qu’ils ne peuvent pas manger, ça ne peut qu’avoir, entre autres choses, des répercussions immédiates sur le plan sanitaire. On ne peut pas supporter une telle violence sociale. La santé en lutte veut faire sauter les frontières entre travailleurs et travailleuses du public et du privé, entre salarié et indépendant, entre soignants et autres personnes qui travaillent à la santé, et entre les travailleurs et les usagers de la santé. Si on veut développer une santé préventive, ça peut être une voie d’entrée pour remettre en cause toute la production économique.
Photographies de bannière et de vignette : Dominique Botte et Jérôme Peraya, pour le collectif Krasnyi | www.krasnyicollective.com
- Convention collective du travail du 26 octobre 2005.[↩]
- Institut National d’assurance Maladie-Invalidité, équivalent belge de la sécurité sociale.[↩]
- Se dit pour le service aux étages, en opposition à celui des soins intensifs.[↩]
- Première Ministre belge de l’actuel gouvernement d’affaires courantes, constitué fin octobre 2019 par une coalition minoritaire de partis de centre et de droite, en l’absence de gouvernement de plein exercice. Le 17 mars 2020, il est reconduit pour gérer la crise sanitaire, en se voyant octroyé des « pouvoirs spéciaux » pour 6 mois.[↩]
- Principe appelé aussi effet cliquet, permettant aux juridictions de contrôler que les autorités ne font pas reculer de manière substantielle la garantie des droits, sans justification suffisante tirée de l’intérêt général.[↩]
REBONDS
☰ Lire notre témoignage : « Récit de grève : une victoire à l’hôpital du Rouvray », juillet 2018
☰ Lire notre témoignage avec Anne-Sophie Pelletier : « Prendre soin de nos anciens », mai 2018
☰ Lire notre entretien avec Sabrina ben Ali : « La ministre de la Santé met en place une politique du Mc Drive hospitalier », janvier 2018
☰ Lire notre entretien avec Chahr Hadji : « Remettre en question ce que peut supporter une société », février 2017
☰ Lire notre article « Hôpital public à l’agonie », Sarah Kilani, juillet 2016
☰ Lire notre entretien avec Sofia Tzitzokou, pharmacienne grecque dans un dispensaire autogéré, juillet 2015